L'hallux valgus (HV) - du latin hallux, gros orteil et valgus, tourné en dehors -, est une déformation assez fréquente survenant essentiellement chez la femme. Il n’existe pas vraiment de moyen efficace permettant d’éviter la survenue de cette déformation. En cas de douleur ou de gêne fonctionnelle importante, la chirurgie permet de redresser le gros orteil et de faire disparaitre la bosse, mais elle n'empêche pas l'apparition de déformations des autres orteils.
L’intervention est un geste rapide, qu’il soit pratiqué en chirurgie percutanée ou en chirurgie ouverte, mais la récupération demande du temps et de la patience.
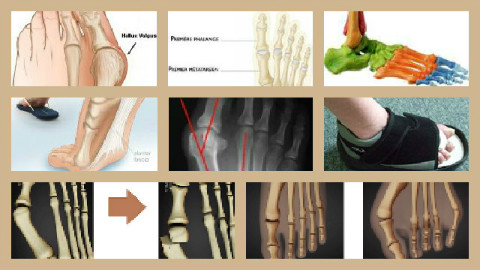
Il s'agit d'une déformation du pied correspondant à la déviation du gros orteil vers l’extérieur du pied c'est-à-dire vers le deuxième orteil (en valgus) et du métatarsien correspondant vers l'intérieur du pied (en varus).
Cet os qui fait saillie sous la peau réalise une bosse osseuse inesthétique (l'oignon) avec quelquefois, de façon très inconstante, une callosité de la peau en regard de la déformation.
La déformation implique 2 éléments: la déviation du gros orteil et la saillie osseuse du métatarsien.
L'HV atteint 30% des femmes et 13% des hommes. Chez les patients jeunes (25-30 ans), la déformation est d’origine congénitale. Les patients d’âge mûr (45-55 ans ou plus) ont un hallux valgus acquis au fil du temps.
La déviation a pour cause les tractions importantes qu'exercent les muscles et tendons du pied. Ces tractions sont dues aux muscles et tendons du pied devenus plus courts, c'est-à-dire trop courts par rapport à la longueur du squelette. Cette brièveté des muscles et tendons du pied est due à des facteurs héréditaires, familiaux, des prédispositions à ce raccourcissement des tendons; la déformation se retrouve souvent au fil des générations, et atteint plus souvent les femmes. Au moment de la période de croissance, il arrive que le développement en longueur du squelette ne se produise pas à la même vitesse que celui des muscles, qui restent en retrait. C’est pour cela que l’on voit apparaitre la déformation chez des jeunes filles en période de croissance. Ces tendons courts n’intéressent pas que le pied, car lorsqu'on examine ces jeunes patientes, elles présentent souvent aussi un tendon d’Achille court, un quadriceps court responsable de douleurs de genou, des muscles du dos courts responsables d’une courbure accentuée de la colonne vertébrale lombaire. Par la suite avec le temps, les muscles et les tendons continuent de se raccourcir car en vieillissant, ils perdent leur qualité d’élasticité, et ont tendance à se rétracter (notamment à la ménopause).
L'hallux valgus peut être douloureux à la marche, mais il est parfois totalement indolore. La gêne ressentie n’est absolument pas proportionnelle à l’importance de la déformation. Lorsque la déformation frotte dans la chaussure, la peau devient rouge, inflammatoire, se durcit parfois avec présence d'une callosité. Il est alors difficile de se chausser. L'HV évolue par poussées.
Pour éviter la déformation, il n’y a malheureusement pas de moyen efficace. Les exercices d’étirement musculaires (stretching, yoga) sont importants pour essayer de lutter contre la rétraction tendineuse. Ils doivent être pratiqués régulièrement voire quotidiennement. Le chaussage doit être confortable, avec des chaussures adaptées, présentant un bon maintien du pied et surtout du talon avec une semelle de bonne qualité. Un petit talon ou une chaussure compensée avec une hauteur de 3 à 4 cm diminue la tension du tendon d’Achille. Une paire de semelles orthopédiques cale le pied et soulève l’arche interne ce qui détend les tendons rétractés de la plante.
Il faut éviter le port de chaussures agressives: les sandalettes d’été ou tongues sont à proscrire car elles ont l’inconvénient d’être plates, de ne pas posséder de semelles de bonne qualité, et surtout, de ne pas maintenir le pied; le talon n’est pas tenu et les orteils cherchent à retenir la sandale à chaque pas, ce qui favorise la rétraction des tendons.
On a longtemps incriminé le port des talons hauts dans le mécanisme de survenue de l'HV; on sait maintenant que cela n’est pas la cause essentielle, mais le port trop fréquent de ce type de chaussure va en favoriser la survenue.
Les appareils visant à redresser le gros orteil peuvent apporter un soulagement mais n'empêcheront pas la déformation. Les pansements et protections vendus en pharmacie (notamment en silicone) rendent le frottement de la bosse dans la chaussure plus supportable.
La solution n’est que chirurgicale mais tous les patients ne doivent pas être opérés. Ce n’est jamais urgent ou obligatoire. Les conséquences sur la qualité de vie et sur la manière de se chausser doivent être discutées avec le chirurgien. Les risques et les bénéfices doivent être bien évalués.
Cette chirurgie de confort soulagera la douleur et permettra un chaussage plus facile mais ne résoudra pas tous les problèmes présents et futurs (le pied peut poursuivre son processus d’élargissement après l’intervention et les autres orteils sont susceptibles de se déformer, de devenir douloureux).
L’HV, une fois opéré ne récidive pas, sauf exception.
L'intervention se pratique sous anesthésie. L'os étant sorti de son articulation, l’opération va consister à replacer la tête du métatarsien dans son articulation. La bosse repoussée dans le pied (à l’endroit où elle était auparavant) disparait et le gros orteil se redresse. La technique consiste à casser (ostéotomie) le métatarsien, en arrière de la bosse, pour le remettre dans l'axe. Le temps opératoire est de 10 à 20 minutes.
La marche est possible immédiatement sans canne, avec une chaussure spéciale adaptée au pansement toujours volumineux afin de protéger du sol et de ses microbes. La sortie de la clinique est possible le jour même, 3 heures après l’opération.
Si l’opération est rapide, les suites sont assez longues. Elles dépendent du temps de consolidation de l’ostéotomie. En moyenne, 6 semaines. Pendant ce temps, le patient peut déambuler chez lui à son rythme, mais il faut éviter de sortir, de piétiner, de conduire et de travailler. Après 6 semaines, la reprise de la vie active est possible, mais avec un pied encore enflé (les phénomènes circulatoires demandent plus de temps à se résorber). L’activité sportive est alors réduite au vélo, à la natation.
Les sports où le pied est plus sollicité et demande des efforts de course ou de saut, seront repris après 3 mois.
La chirurgie percutanée est plus une voie d'abord qu'une technique, car l’opération reste la même, et il y a peu de différences au niveau des suites opératoires. L'ostéotomie est pratiquée à travers la peau, par une mini-incision avec de mini-instruments semblables à des fraises de dentiste. Elle n'est pas toujours réalisable et l’indication d’ouvrir ou non sera décidée par le chirurgien en fonction de nombreux critères. Cette chirurgie semble moins traumatisante parce que moins invasive mais elle nécessite les mêmes délais de guérison et les suites opératoires sont plus liées à la réaction du patient qu’au fait de ne pas ouvrir.
Les avantages et les bénéfices mis en avant par certains articles de journaux ou émissions télévisées ressemblent parfois plus à une annonce commerciale qu’à une réalité scientifique.
Dr Jean-Dominique Faurennes
Chirurgien orthopédique
Nice
* www.wim.mc
L’intervention est un geste rapide, qu’il soit pratiqué en chirurgie percutanée ou en chirurgie ouverte, mais la récupération demande du temps et de la patience.
Il s'agit d'une déformation du pied correspondant à la déviation du gros orteil vers l’extérieur du pied c'est-à-dire vers le deuxième orteil (en valgus) et du métatarsien correspondant vers l'intérieur du pied (en varus).
Cet os qui fait saillie sous la peau réalise une bosse osseuse inesthétique (l'oignon) avec quelquefois, de façon très inconstante, une callosité de la peau en regard de la déformation.
La déformation implique 2 éléments: la déviation du gros orteil et la saillie osseuse du métatarsien.
L'HV atteint 30% des femmes et 13% des hommes. Chez les patients jeunes (25-30 ans), la déformation est d’origine congénitale. Les patients d’âge mûr (45-55 ans ou plus) ont un hallux valgus acquis au fil du temps.
La déviation a pour cause les tractions importantes qu'exercent les muscles et tendons du pied. Ces tractions sont dues aux muscles et tendons du pied devenus plus courts, c'est-à-dire trop courts par rapport à la longueur du squelette. Cette brièveté des muscles et tendons du pied est due à des facteurs héréditaires, familiaux, des prédispositions à ce raccourcissement des tendons; la déformation se retrouve souvent au fil des générations, et atteint plus souvent les femmes. Au moment de la période de croissance, il arrive que le développement en longueur du squelette ne se produise pas à la même vitesse que celui des muscles, qui restent en retrait. C’est pour cela que l’on voit apparaitre la déformation chez des jeunes filles en période de croissance. Ces tendons courts n’intéressent pas que le pied, car lorsqu'on examine ces jeunes patientes, elles présentent souvent aussi un tendon d’Achille court, un quadriceps court responsable de douleurs de genou, des muscles du dos courts responsables d’une courbure accentuée de la colonne vertébrale lombaire. Par la suite avec le temps, les muscles et les tendons continuent de se raccourcir car en vieillissant, ils perdent leur qualité d’élasticité, et ont tendance à se rétracter (notamment à la ménopause).
L'hallux valgus peut être douloureux à la marche, mais il est parfois totalement indolore. La gêne ressentie n’est absolument pas proportionnelle à l’importance de la déformation. Lorsque la déformation frotte dans la chaussure, la peau devient rouge, inflammatoire, se durcit parfois avec présence d'une callosité. Il est alors difficile de se chausser. L'HV évolue par poussées.
Pour éviter la déformation, il n’y a malheureusement pas de moyen efficace. Les exercices d’étirement musculaires (stretching, yoga) sont importants pour essayer de lutter contre la rétraction tendineuse. Ils doivent être pratiqués régulièrement voire quotidiennement. Le chaussage doit être confortable, avec des chaussures adaptées, présentant un bon maintien du pied et surtout du talon avec une semelle de bonne qualité. Un petit talon ou une chaussure compensée avec une hauteur de 3 à 4 cm diminue la tension du tendon d’Achille. Une paire de semelles orthopédiques cale le pied et soulève l’arche interne ce qui détend les tendons rétractés de la plante.
Il faut éviter le port de chaussures agressives: les sandalettes d’été ou tongues sont à proscrire car elles ont l’inconvénient d’être plates, de ne pas posséder de semelles de bonne qualité, et surtout, de ne pas maintenir le pied; le talon n’est pas tenu et les orteils cherchent à retenir la sandale à chaque pas, ce qui favorise la rétraction des tendons.
On a longtemps incriminé le port des talons hauts dans le mécanisme de survenue de l'HV; on sait maintenant que cela n’est pas la cause essentielle, mais le port trop fréquent de ce type de chaussure va en favoriser la survenue.
Les appareils visant à redresser le gros orteil peuvent apporter un soulagement mais n'empêcheront pas la déformation. Les pansements et protections vendus en pharmacie (notamment en silicone) rendent le frottement de la bosse dans la chaussure plus supportable.
La solution n’est que chirurgicale mais tous les patients ne doivent pas être opérés. Ce n’est jamais urgent ou obligatoire. Les conséquences sur la qualité de vie et sur la manière de se chausser doivent être discutées avec le chirurgien. Les risques et les bénéfices doivent être bien évalués.
Cette chirurgie de confort soulagera la douleur et permettra un chaussage plus facile mais ne résoudra pas tous les problèmes présents et futurs (le pied peut poursuivre son processus d’élargissement après l’intervention et les autres orteils sont susceptibles de se déformer, de devenir douloureux).
L’HV, une fois opéré ne récidive pas, sauf exception.
L'intervention se pratique sous anesthésie. L'os étant sorti de son articulation, l’opération va consister à replacer la tête du métatarsien dans son articulation. La bosse repoussée dans le pied (à l’endroit où elle était auparavant) disparait et le gros orteil se redresse. La technique consiste à casser (ostéotomie) le métatarsien, en arrière de la bosse, pour le remettre dans l'axe. Le temps opératoire est de 10 à 20 minutes.
La marche est possible immédiatement sans canne, avec une chaussure spéciale adaptée au pansement toujours volumineux afin de protéger du sol et de ses microbes. La sortie de la clinique est possible le jour même, 3 heures après l’opération.
Si l’opération est rapide, les suites sont assez longues. Elles dépendent du temps de consolidation de l’ostéotomie. En moyenne, 6 semaines. Pendant ce temps, le patient peut déambuler chez lui à son rythme, mais il faut éviter de sortir, de piétiner, de conduire et de travailler. Après 6 semaines, la reprise de la vie active est possible, mais avec un pied encore enflé (les phénomènes circulatoires demandent plus de temps à se résorber). L’activité sportive est alors réduite au vélo, à la natation.
Les sports où le pied est plus sollicité et demande des efforts de course ou de saut, seront repris après 3 mois.
La chirurgie percutanée est plus une voie d'abord qu'une technique, car l’opération reste la même, et il y a peu de différences au niveau des suites opératoires. L'ostéotomie est pratiquée à travers la peau, par une mini-incision avec de mini-instruments semblables à des fraises de dentiste. Elle n'est pas toujours réalisable et l’indication d’ouvrir ou non sera décidée par le chirurgien en fonction de nombreux critères. Cette chirurgie semble moins traumatisante parce que moins invasive mais elle nécessite les mêmes délais de guérison et les suites opératoires sont plus liées à la réaction du patient qu’au fait de ne pas ouvrir.
Les avantages et les bénéfices mis en avant par certains articles de journaux ou émissions télévisées ressemblent parfois plus à une annonce commerciale qu’à une réalité scientifique.
Dr Jean-Dominique Faurennes
Chirurgien orthopédique
Nice
* www.wim.mc










 Réveils nocturnes : quand faut-il s’inquiéter ?
Réveils nocturnes : quand faut-il s’inquiéter ? 








